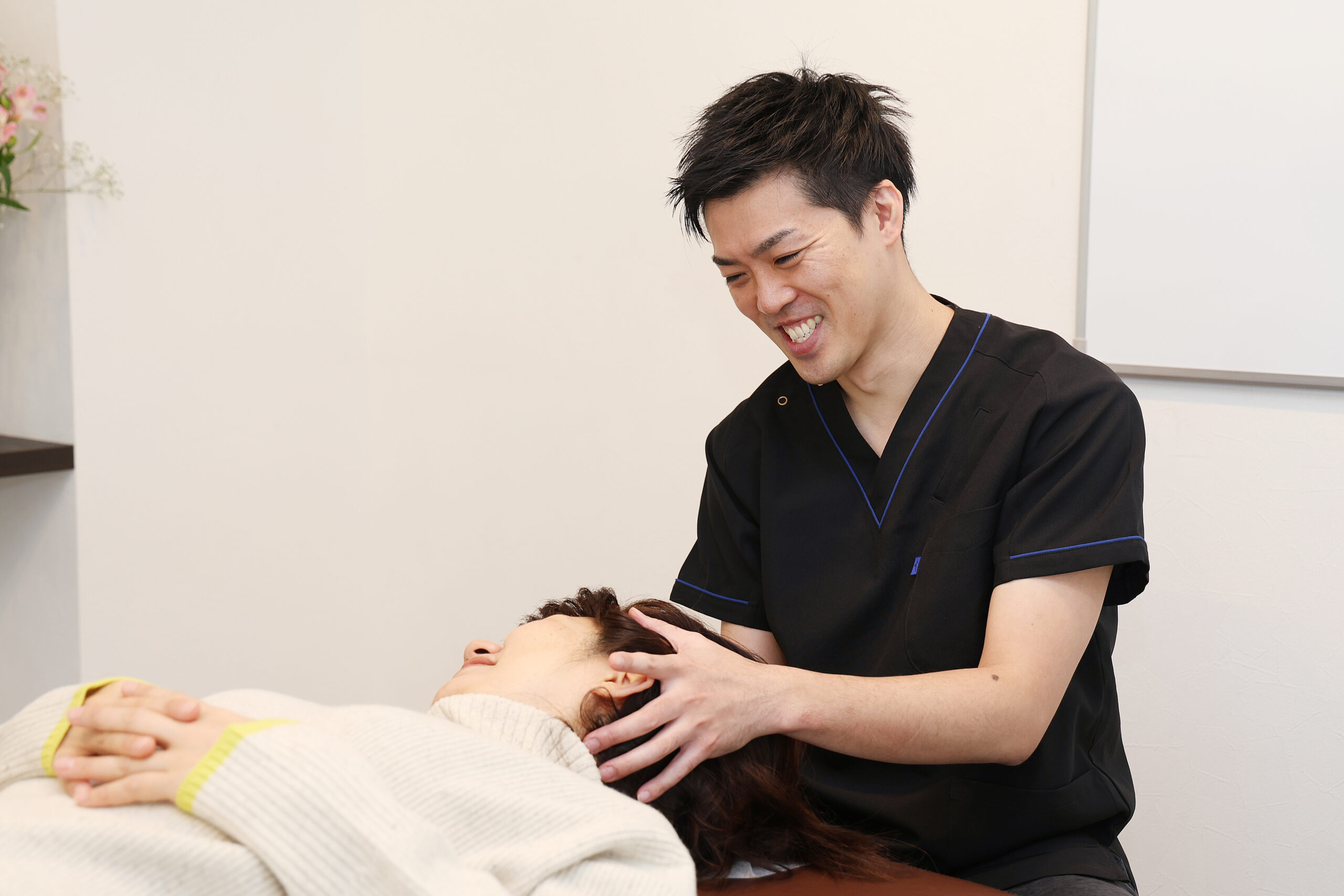
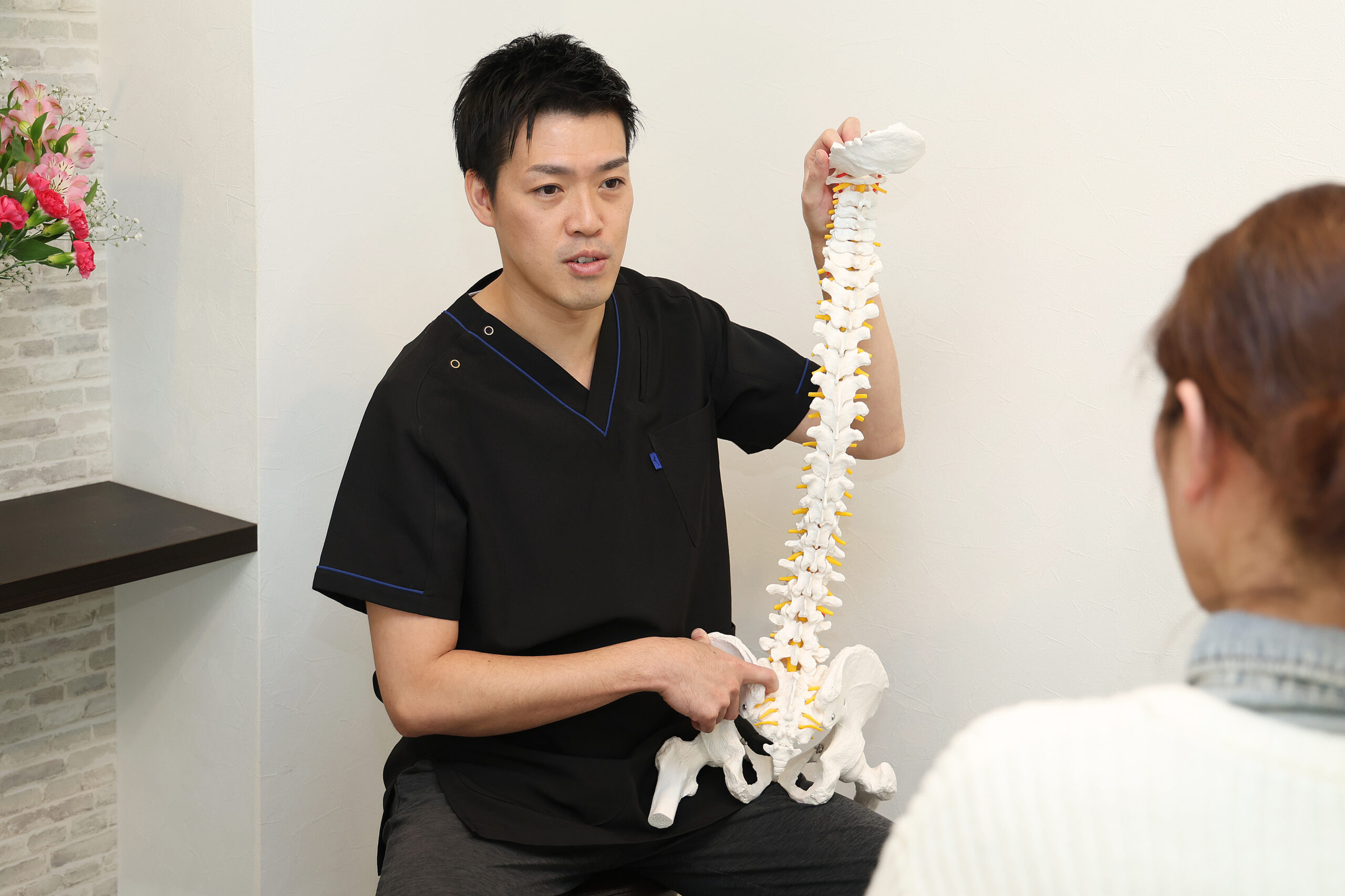
その不眠、「脳の情報の渋滞」が原因かもしれません
本来、夜になると身体は「休むモード」に切り替わります。 しかし不眠の方は、このスイッチがうまく切れず、寝ようとしても頭や身体がずっと“活動状態”のままになっています。
これは意志の問題ではありません。 身体の中の切り替え機能(自律神経)がうまく働いていない状態なのです。

一時的に眠ることはできますが、 脳の興奮や身体の過緊張は何も変わっていません。
だから薬が切れると、また元の状態に戻ってしまう。 何ヶ月も薬を飲み続けているのに、いっこうに良くならない。 そんな経験はありませんか?
薬は「結果(眠れない)」を一時的に止めるもの。 しかし、原因(自律神経の乱れ・身体の緊張)は放置されたままなのです。
 「じゃあ身体をほぐせばいい」と、強く揉んだりバキバキする整体に行っていませんか?
「じゃあ身体をほぐせばいい」と、強く揉んだりバキバキする整体に行っていませんか?実は、強い刺激は脳に「攻撃されている!」という危険信号を送り、さらに交感神経(興奮状態)を強めてしまいます。 一般的な整体やマッサージは「筋肉のコリ」をほぐす場所です。 しかし不眠の原因は、筋肉ではなく「脳と神経の興奮」にあります。
いくら肩や腰を強く揉まれても、脳の興奮は治まりません。 むしろ逆効果になっているケースが非常に多いのです。
不眠の多くは、 体が“休めない状態”になっていることが原因です。
いくらリラックスしようとしても、 体の緊張が抜けなければ、 眠るスイッチは入りません。 当院では、 首・背骨・呼吸・姿勢などをやさしく整えることで、 体が自然に休める状態をつくっていきます。
すると——
- 布団に入るとスッと眠れる
- 夜中に目が覚めにくくなる
- 朝のだるさが軽くなる
まずは全身を検査し、 あなたの不眠の原因がどこにあるのかを見極めます。
首なのか、呼吸なのか、姿勢なのか。 原因は一人ひとり違います。 だからこそ当院では、 その場しのぎではなく、原因から整えていきます。 薬で一時的に眠らせるのではなく、 自分の力で眠れる体へ。 もう一度、 自然に眠れる毎日を取り戻しませんか?
「ぐっすり眠れるようになり、自律神経の不調も良くなりました」
自律神経の乱れ、不眠、首の痛みで伺いました。他の院に通った経験はありますがなかなか改善されませんでした。 こちらの整体を受けたらぐっすり眠れるようになり、自律神経の不調も良くなりました。かなり腕の良い整体師さんなので安心できます。
「頭痛と不眠症が改善、身体がスッキリしました」
頭痛と不眠症に悩まされて行きました。親切で親身に体の不調や悩みを聞いてくださいました。 体の歪みを図面化して具体的に説明してくださり、アプローチが分かりやすかったです。施術も全く痛くなく、終わった後は身体がスッキリして気持ちよかったです。
「やりたい事ができる体の軽さ、生活の質が格段に上がりました」
全身の倦怠感、身体が重い、首・肩のこり、浮腫、冷え、不眠など体調が優れない毎日でした。メンタルも弱く大事な時に無理が利かない身体に悩んでいました。 「首がおかしい」と言われ、体験後の身体の軽さにびっくりし通院を即決。セルフケアも教わり、今までの症状が嘘のように改善し安定してきました。 休日は寝込んでいたのが、今では趣味やお出かけもでき生活の質が格段に上がりました。
「眠れる時間が増え、普通の生活ができるまで回復しました」
自律神経失調症と診断され胸痛・息苦しさ・不眠などの症状でした。薬で眠れずすがる思いで通院。 最初の1、2か月で徐々に身体が変わり眠れる時間も増えていきました。半年で普通の生活ができるまで回復!諦めずに通い続けて良かったです。
「冷えと不眠が改善、リラックスできる施術です」
10ヶ月ほど週に1回施術していただきました。冷えが改善されてきて不眠も良くなってきました。施術中は体がゆるむ感じがありリラックスできて気持ちが良かったです。
ご予約(福山駅前店)
ご都合に合わせてご予約方法をお選びください


福山駅前店へのアクセス
| 店舗名 | やさしい整体院 福山駅前店 |
|---|---|
| 営業時間 | 平日10:30〜15:00/16:30〜20:30 土曜 9:00〜18:00 |
| 定休日 | 日曜日 |
| 住所 | 〒720-0064 広島県福山市延広町4-20 久松ビル1階 |
| 交通 | 福山駅から徒歩7分 2号線沿い |
| 駐車場 | 近隣にコインパーキングあり (駐車場代を院が負担しています) SPパーク 延広町第1 SPパーク 延広町第2 〒720-0064 広島県福山市延広町4−5 |
| 電話番号 | 084-983-3878 |
ACCESS GUIDE
はじめての方へ
迷わずご来院いただくために
お車・徒歩それぞれの来院方法をご案内します。
迷われた場合は、お気軽にお電話ください。
車で来られる方へ
東福山方面から駐車場までの道順動画
お車で来られる方
笠岡・東福山方面からの道順
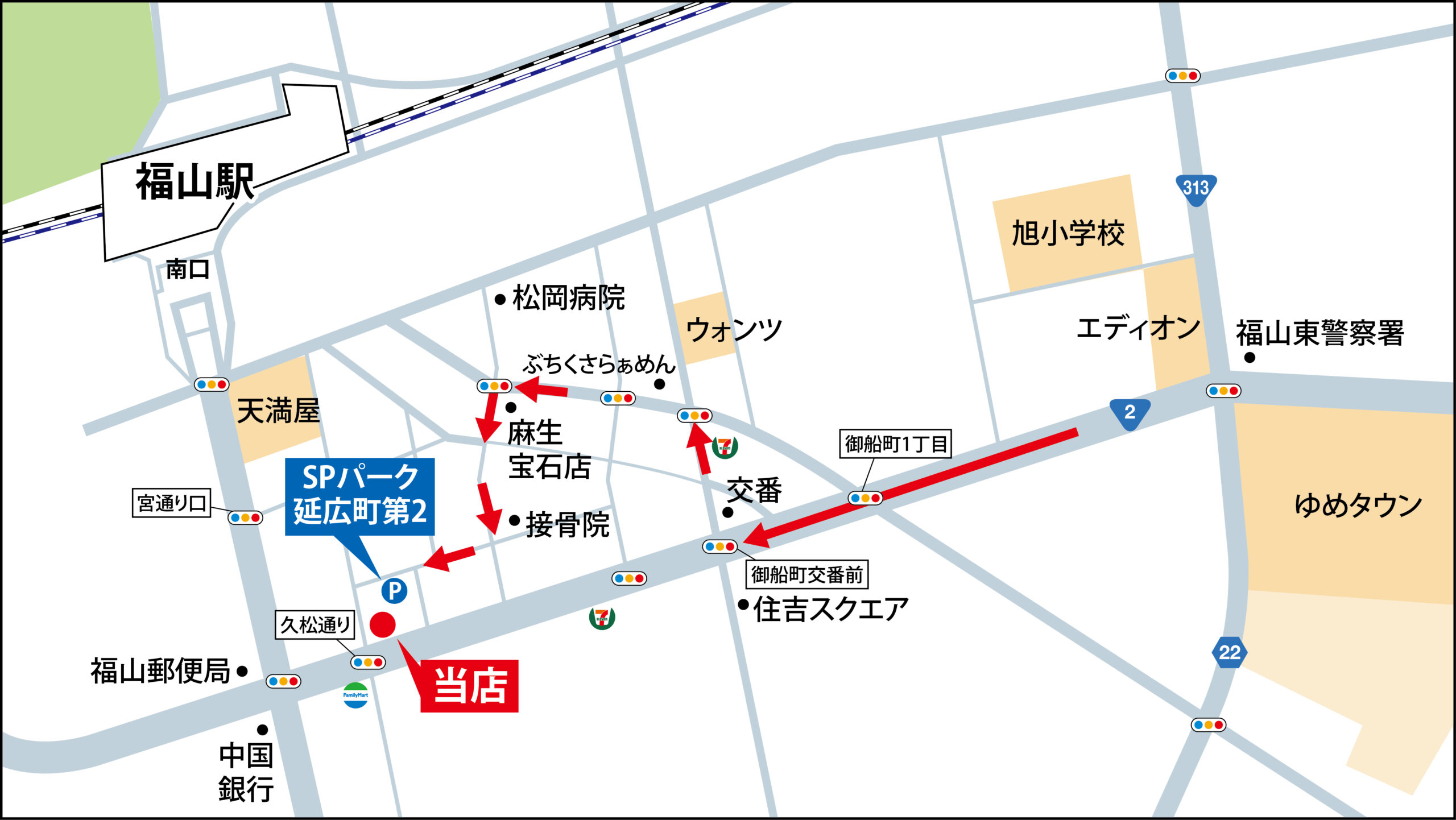

2号線を右折します
御船町交番前を右折します。目印は左のガソリンスタンドと右の交番です。


笠岡町交差点を左折します
目印は左手前のお弁当屋さんと、ぶちくさらぁめんさんです。


船町北交差点を左折します
手前の宝石屋さんと奥の服屋さんが目印です。通り過ぎた先の十字路は直進します。


右折します
左に見える整骨院さんを目印に右折します。


提携パーキングへ進みます
直進した先に提携パーキングがあります。


提携パーキングに到着です
基本は道路沿いに駐車してください。満車の場合はゲート内をご利用ください。


駐車場について
提携パーキングをご利用いただけます。
駐車料金は当院が負担いたします。
お車で来られる方(尾道・山手方面)
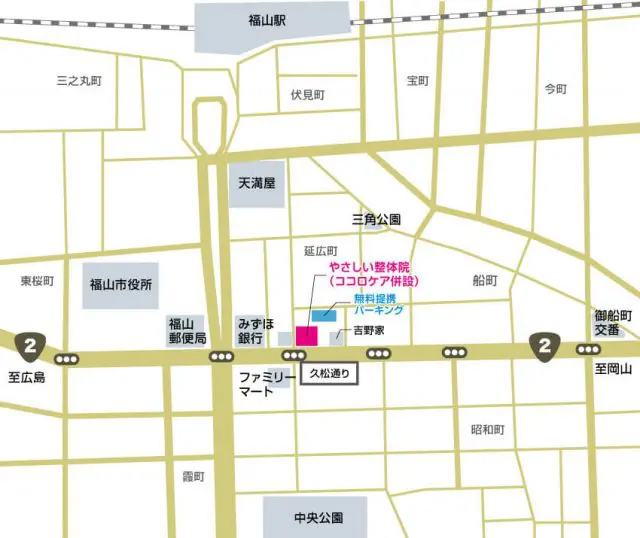

1.吉野家さんが目印です。
駅前の大通りを東福山方面に進むと吉野家さんがあります。吉野家さんを過ぎてすぐのところを左折します。さらに突き当りを左折します。そうしますと、2の写真の風景が見えてきます。
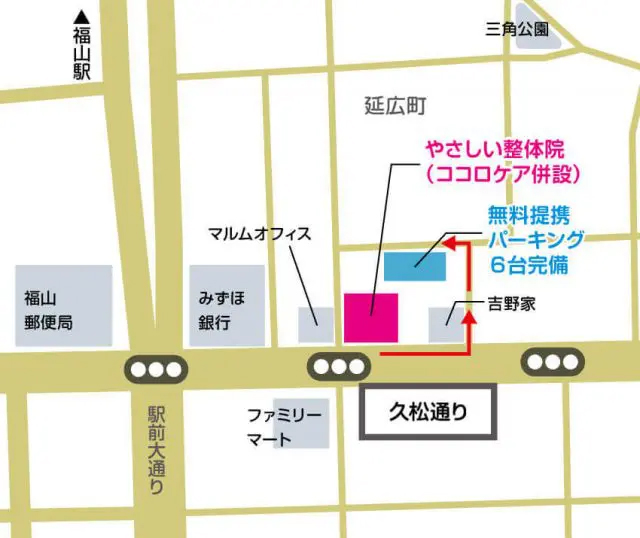

2.こちらの駐車場をご利用ください
基本はこちらのパーキングをご利用ください。駐車料金は、当院が負担させていただきます。


3.駐車場がいっぱいの場合はこちら
上記の駐車場がいっぱいの場合は、となりにあるパーキングをご利用ください。こちらの駐車料金も当院が負担させていただきます。お気をつけてお越しくださいませ。


福山駅から歩いて来られる方
福山駅南口から徒歩約7分です。
1. 福山駅南口を出て、まっすぐ南へ進みます。
2. 郵便局とみずほ銀行がある大きな通りまで進みます。
3. 2号線沿いをみずほ銀行方面へ進むと当院に到着します。
迷われた場合は、お気軽にお電話ください
084-983-3878スタッフが丁寧にご案内いたします。この症状について
- 症状名: 不眠・睡眠障害・眠りが浅い
- 主なタイプ: 入眠困難・中途覚醒・早朝覚醒・熟眠障害
- 自律神経との関係: 交感神経優位で副交感神経が働かない状態
- 当院の独自観察: 「疲れてるのに眠れない」方には7つのサインが共通して見られる
- アプローチ: 頭蓋骨の硬さ調整・背骨・呼吸を整える・副交感神経の活性化
- 改善の目安: 5〜20回程度(症状や個人差により変動)
- 施術者: 鍼灸師(国家資格)・吉岡渉
夜になっても頭が冴えて眠れない、体は疲れているのに眠れない、夜中に何度も目が覚めてしまう——。こうした不眠のつらさは、睡眠薬を試しても波が続いたり、生活に支障が出たりと、ご本人にしか分からない苦しさがあります。当院には、このような慢性化した不眠で悩む方が多くお越しになります。
やさしい整体院(福山駅前)では、医療機関の治療を受けておられる方を対象に、自律神経のバランスという観点からお身体を整えるサポートを行っています。本ページでは、不眠と自律神経の関係、施術歴20年で見てきた不眠の方に共通する身体的特徴、日常生活で意識したいこと、そして必ず医療機関へ相談していただきたいサインまでを、臨床現場の視点からお伝えします。
こんなお悩みはありませんか?
- 布団に入っても 1時間以上寝つけない (入眠困難)
- 夜中に何度も目が覚めてしまう (中途覚醒)
- 朝早く目が覚めて、二度寝できない (早朝覚醒)
- 眠った気がしない・すっきり起きられない (熟睡感欠如)
- 頭は冴えているのに、体はぐったり疲れている
- 睡眠薬を飲んでも、調子の波が続いている
- 肩こり・首こり・呼吸の浅さが同時にある
当院で特によく耳にするのは「頭は冴えている、でも体はぐったり疲れている」という表現です。これは、自律神経の切り替えがうまくいかず、心身が休めないままの状態が続いているサインかもしれません。
最初にお伝えしたいこと — まず医療機関の受診を
不眠・睡眠障害の原因は多岐にわたり、背景には睡眠以外の疾患が隠れていることも少なくありません。当院は医療機関ではなく、医学的な診断・治療を行う立場にはありません。次のような場合は、まず医療機関の受診をお願いいたします。
- 1ヶ月以上続く不眠 — 睡眠外来・心療内科・内科へ
- 大きないびき + 日中の強い眠気 — 睡眠時無呼吸症候群(SAS)の可能性・呼吸器内科や耳鼻咽喉科へ
- 気分の落ち込み・不安・興味の喪失を伴う不眠 — うつ病・不安障害の可能性・精神科や心療内科へ
- 急激に発症した不眠 + 強い他症状 — 内科・神経内科へ
当院が自律神経ケアの観点からお手伝いできるのは、医療機関の治療や指導を受けたうえで、慢性化した不眠とお付き合いしている方への補完的なサポートです。初めてお越しの方には「病院と併用して、無理なくしていきましょう」とお伝えしています。医療機関と競合するのではなく、医療を土台としたうえでの生活面・神経系の調整を担う位置づけです。
不眠・睡眠障害とは
不眠症は、次の4タイプに分けて整理されることがあります。複数が重なっている方も少なくありません。
- 入眠困難:布団に入ってから 30分〜1時間以上 寝つけない
- 中途覚醒:夜中に何度も目が覚める・一度起きると再入眠しにくい
- 早朝覚醒:起きたい時刻より 2時間以上早く目が覚め、そのあと眠れない
- 熟睡感欠如:時間は寝ているのに、眠った気がしない
発症の期間によっても分類されます:
- 急性不眠(〜1ヶ月):ストレス・環境変化など、きっかけが明確なことが多い
- 慢性不眠(1ヶ月以上):背景が複雑化し、自律神経の乱れが深く関わる傾向
当院にお越しになる方の多くは入眠困難タイプ・中途覚醒タイプの慢性不眠で、じわじわと年単位で悪化してきたケースが目立ちます。
不眠と自律神経の関係
睡眠と自律神経は密接に結びついています。眠りに入るには、活動モードの交感神経から休息モードの副交感神経へスムーズに切り替わる必要があります。この切り替えがうまくいかないまま一日を終えてしまうと、体は疲れていても眠りに入れない、あるいは浅い眠りが続いてしまいます。
交感神経が優位になり続ける状態
夜になっても交感神経が優位なままだと、脳は「緊張モード」のまま。血管は収縮し、呼吸は浅く、思考は止まりにくくなります。お布団に入ってからも考えごとが止まらない・頭が冴えているという状態は、交感神経が眠る準備に切り替わっていないサインです。
深部体温・メラトニン・セロトニンの概日リズム
自然な眠りは、身体の奥の温度(深部体温)が就寝前に緩やかに下がることで誘発されます。この体温リズムを整えるのが、睡眠ホルモンと呼ばれるメラトニン。そしてメラトニンの前駆物質であるセロトニンは、朝の光を浴び、日中に活動することで増えます。自律神経・ホルモン・光の3つが連動しているため、どれか一つでも乱れると睡眠リズムに波及します。
「休もう」としても休めない状態 — 交感神経過緊張のサイン
施術歴20年の現場で、慢性不眠の方に共通して見られるパターンをまとめました。交感神経が過剰に働き続けている時の7つのサインです。
- 頭がカチカチに固まって感じる
- 考えることをやめられない・思考が止まらない
- 休むのに罪悪感を感じる
- 休みの日も、休めていない感覚がある
- 周囲の変化に敏感で、目を休められない
- 肩が無意識にぴくっと動く・常に力が入っている
- 眉間にしわが寄りやすい・表情が硬い
責任感が強く真面目な方ほど、こうしたサインが複数同時に出やすい傾向があります。「休むことが苦手」という感覚をお持ちの方は、ご自身に当てはまるものがないか、ぜひ確認してみてください。
副交感神経への切り替えがうまくいかないサイン
一方で、副交感神経(休息モード)がうまく立ち上がらなくなっている時には、次のようなサインが見られます。
- 呼吸が浅く、深い呼吸がしづらい
- 気分の上下が激しい・感情の波が大きい
- 肋骨まわりが硬く、息を吸い込みにくい
- 就寝直前までスマートフォン・パソコンを見ている
当院で多く見られる併発パターン — 「不眠+肩こり+呼吸浅い」の3点セット
当院にお越しになる不眠の方の多くは、次のような症状を併せ持ちます。
- 肩こり・首こり:ほぼ全員に見られます
- 呼吸の浅さ:胸郭の動きが小さくなっている方が多い
- 頭痛:およそ半分の方で併発
- 食いしばり・歯ぎしり:特に「頭が冴えて眠れない」タイプに多く見られる
- 動悸・息苦しさ:心配性の傾向がある方に併発しやすい
- 胃の不調:ストレスと連動して現れる
とくに「不眠+肩こり+呼吸が浅い」の3点セットは、当院で最もよく見られる組み合わせです。これらは別々に起きている症状ではなく、すべて自律神経のバランスの乱れが根底でつながっていると捉えています。
当院の自律神経ケアのアプローチ
当院が大切にしているのは、「眠らせる」のではなく「眠れる体の準備をさせる」という視点です。睡眠は本来、準備が整えば自然に訪れるもの。私たちがお手伝いできるのは、副交感神経が働きやすい体の状態をつくることで、ご自身の眠る力を取り戻していただくことだと考えています。
不眠の方の身体的特徴 — 施術現場から見えてくるもの
施術の中で、慢性不眠の方には次のような身体的特徴が共通して見られます。
- 頸椎(首の骨)と上部胸椎(肩甲骨のあいだ)に強い緊張
- 胸椎4番・5番・6番あたりが特に硬くなっている
- 頭蓋骨の動きに偏りがある
人の頭蓋骨は完全に固定されているわけではなく、本来は呼吸や脳脊髄液の循環に合わせてわずか1〜2mm程度、微細に動いているとされています。この微細な動きが、自律神経のバランスに深く関わっていると考えられます。
独自の観察 — 頭蓋骨の「カチカチ」と「ゆるゆる」
当院で多くの慢性不眠の方を診ていると、頭蓋骨の状態が大きく2つに分かれます。これは一般的な整体院では見落とされがちな、当院独自の観察視点です。
タイプ1:頭蓋骨が「カチカチ」(比較的軽症・改善が早いタイプ)
頭蓋骨が固まって微細な動きが出ていない状態です。丁寧に頭蓋を軽く触れながら少しずらすと、1〜2mmの動きが出るかどうかで見極めます。緊張性の強い不眠に多く、適切なケアを続けることで3〜6ヶ月ほどで体の反応が変わりはじめる方が多い印象です。
タイプ2:頭蓋骨が「ゆるゆる」(慢性化の度合いが深いタイプ)
不眠が長く続いた結果、頭蓋骨が逆に緩みすぎて動きすぎている状態です。カチカチタイプより時間を要し、6ヶ月以上のペースで少しずつ整えていくケースが多いです。ご本人としては「長年の不調」と感じている方が多い傾向です。
どちらのタイプであっても、無理な矯正はかけず、ご本人の体が整う時間を待つ姿勢で進めます。なお、これらはあくまで施術現場で参考にしている目安であり、医学的な診断や検査を代替するものではありません。
呼吸と「笑うこと」の重視
当院では、施術そのもの以上にご本人の生活のなかで副交感神経が働く時間を増やすことを大切にしています。特に重視しているのは次の3つです。
- 呼吸の深さを取り戻す:胸郭や肋骨まわりの緊張をゆるめ、自然な腹式呼吸が戻る状態を目指します
- 意識的に笑う機会をもつ:実際に、不眠が改善した方の多くが「笑う時間が増えた」とお話しされます
- お話を聞ききる姿勢:不眠は生活背景と深く結びつくため、急がず丁寧に状況を伺います
強い刺激を加えたり、不安を煽るような言葉をかけることは避けています。体も心も「安心できる環境」があってこそ、副交感神経が働きはじめると考えるためです。
やさしい整体院(福山駅前)の吉岡 渉(鍼灸師)は、施術歴20年・年間5,000人以上の施術経験をもとに、お身体の反応を見ながらソフトに整える整体を行っています。詳しい施術内容は施術方法のページをご覧ください。
当院のアプローチで改善された方のケース
当院で不眠のケアを受けられ、改善を実感された方の事例をいくつかご紹介します。(個人情報保護の観点から、年代・職業などの詳細は変更しています)
Case 1: 30代男性・「眠れない」から活力を取り戻したケース
お越しになった時、この方は学校教員として日々忙しく働かれながら、寝つきの悪さに悩まされていました。夜になっても頭が冴えて眠れず、朝起きても疲れが抜けない状態が続いていたそうです。併発症状として肩こり、漠然とした不安感、胃の調子の悪さもあり、日中の活動も本来のパフォーマンスからは遠い状態でした。
お身体を確認させていただくと、頭蓋骨が非常に硬い、当院で言う「カチカチタイプ」の典型でした。真面目で責任感が強く、日々の活動量も多いお仕事柄、知らず知らずのうちに交感神経が働き続けてしまう方の典型的な身体反応です。
施術では、背骨の調整を中心に少しずつ進めました。加えて、生活面では「一日のどこかに、意識的に笑う時間を作ってください」とお伝えしました。責任感の強い方ほど、仕事と休息の境目が曖昧になりがちで、"笑う"という行為そのものが副交感神経のスイッチとして大きく働くからです。
施術を続けるうちに、この方の身体は少しずつ変化していきました。約6ヶ月が経った頃には、夜眠れるようになり、回復力そのものが戻ってきたとおっしゃっていました。気になっていた胃腸の症状も落ち着き、「以前は食べるのが怖かった焼き肉やビールも、美味しく楽しめるようになった」と嬉しそうに話してくださいました。漠然とした不安感も大幅に減り、不眠で遠ざかっていた運動も再び続けられるようになった、とのことです。
吉岡からの解説:
頭蓋骨カチカチタイプの典型的な改善パターンでした。真面目で責任感が強い方ほど交感神経が優位になりやすく、休むこと自体に罪悪感を感じやすい傾向があります。身体の調整だけでなく「意識的に笑う時間を作る」という生活習慣の見直しが、副交感神経への切り替えを助けてくれたのではないかと考えています。
Case 2: 60代女性・5年来の中途覚醒が2ヶ月で整いはじめたケース
60代の女性で、お越しになった時には5年以上続く中途覚醒にお悩みでした。夜中に何度も目が覚めてしまい、朝までぐっすりという感覚を長く忘れているご様子でした。肩こりと腰痛も同時にかかえておられ、これまで他のマッサージにも通われていたものの、その場の気持ちよさは感じられるけれど根本的な変化にはつながらなかった、とお話しされていました。
お身体を確認すると、頭蓋骨は「ゆるゆるタイプ」でしたが程度は軽度でした。一方でお腹がとても硬く、血流の流れが滞っていることが明らかで、これが不眠の大きな要因になっていると見立てました。
施術は、リンパと血流を流すアプローチを中心に、首の骨の調整も組み合わせて進めました。同時に、生活面ではお酒の量を減らしていただくことをお願いしました。お酒は一見リラックスに役立つように感じられますが、実際は睡眠の質を下げ、血流の循環にも影響してしまうためです。
すると想定よりも早く、約2ヶ月ほどで中途覚醒が目に見えて減っていきました。肩こりと腰痛も、まるでセットで動くように同時に軽くなっていかれました。長く続いていたお悩みだった分、ご本人もこの変化のスピードに驚いておられました。
吉岡からの解説:
ゆるゆるタイプは一般的に改善に時間がかかる傾向があるのですが、このケースは私の想定以上に早くお身体が反応されました。お腹の硬さと血流の悪さが不眠の根につながっていて、さらにアルコールが血流と睡眠の質の両方に影響していたのだと考えています。マッサージのその場の気持ちよさだけでは、こうした身体の深部の循環までは届きにくく、根本的な変化につながりにくかったのかもしれません。
※ 上記は当院における改善事例の一部です。改善の期間・程度には個人差があり、すべての方が同じように改善するとは限りません。また、当院は医療機関ではなく、診断や治療を行う立場ではありません。医療機関での治療と併用される形での補完的なサポートとしてご理解ください。
日常生活で意識したい睡眠衛生
実際に不眠が改善した方が、生活のなかで変えたこととして共通して挙げるのが次の3つです。
1. 意識的に笑う時間をつくる
テレビ番組・動画・家族との会話など、なんでも構いません。笑うと表情筋がゆるみ、呼吸が深くなり、副交感神経が働きやすくなります。
2. お風呂にゆっくり浸かる
38〜40℃のぬるめのお湯に 10〜15分ほど。熱すぎるお湯は逆に交感神経を刺激してしまうので注意。就寝の 1〜2時間前がタイミングの目安です。
3. 軽い運動で身体を動かす
散歩・軽いストレッチ・ヨガなど、息が弾みすぎない程度のもの。日中に身体を動かすことで、夜の自然な眠気が戻りやすくなります。
これらに加えて、一般的な睡眠衛生の基本も意識してみてください。
- 朝の光を浴びる:起床後 30分以内にカーテンを開け、体内時計をリセット
- カフェイン・アルコール:午後以降のコーヒー、寝酒は眠りを浅くするため避ける
- 就寝前の電子機器:ブルーライトと脳の覚醒を避けるため、就寝 1時間前から距離を置く
- 寝室環境:暗く、静かで、やや涼しい環境が理想
「疲れてるのに眠れない」方向けの具体的な対処法は、当院コラム疲れてるのに眠れない原因は自律神経!?|不眠解消の方法も併せて解説で詳しくまとめています。
医療機関の受診を検討すべきケース
不眠には、医療機関での診断・治療が必要なケースが多数あります。整体ではなく医療機関の受診を優先していただきたいサインをまとめます。
睡眠外来・心療内科・内科を検討したい方
- 1ヶ月以上、週の半分以上で眠れない状態が続いている
- 日中の眠気・集中力の低下で、生活や仕事に支障が出ている
- 睡眠薬を自己判断で服用・中止している
⚠️ 睡眠時無呼吸症候群(SAS)の可能性があるサイン — 呼吸器内科・耳鼻咽喉科へ
- 家族から「大きないびき」「呼吸が止まっている」と指摘された
- 日中、会議中や運転中でも強い眠気に襲われる
- 起床時の頭痛・口の渇きが続く
- 体格的に首まわりが太め・肥満傾向がある
SAS は放置すると高血圧・心疾患・脳血管疾患のリスクを高めるため、医療機関での検査(ポリソムノグラフィ等)をお勧めします。
⚠️ うつ病・不安障害の可能性があるサイン — 精神科・心療内科へ
- 気分の落ち込み・興味や喜びの喪失が 2週間以上続く
- 食欲・体重の大きな変化
- 「消えてしまいたい」「死にたい」という気持ちが浮かぶ
- 強い不安・焦燥感で日常動作がしづらい
いずれも診断と治療は医師が行います。当院は医療機関と併用して、生活面・神経系を整えるサポートに徹します。不眠で睡眠薬や心療内科の処方を受けている方もそのまま受け入れていますので、お薬の減量などは必ず主治医のご判断に従ってください。
医学的な学びとの接続
当院では、広島赤十字・原爆病院 緩和ケア科 吉川徹医師をお招きした勉強会を開催しています(全9回)。身体や神経の働きについて医学的視点から学びつづけることを、施術品質の土台と位置付けています。勉強会の内容は医師勉強会の実績ページで公開しています。
よくある質問
Q. 整体で不眠は治りますか?
不眠症は医学的な疾患であり、整体で「治す」ことはできません。当院は自律神経のバランスと筋緊張を全身から整えるお手伝いをする立場で、診断と治療は睡眠外来・心療内科などの医療機関にお任せしています。「眠らせる」のではなく「眠れる体の準備をさせる」視点で、症状の波と上手に付き合うためのサポートとしてお役立ていただければと思います。
Q. 睡眠薬を飲んでいても整体は受けられますか?
問題ありません。処方されているお薬を続けながら、生活面・自律神経の観点から整体でお身体を整えていきます。お薬の減量・中止は必ず主治医のご判断が必要ですので、ご本人の希望がある場合も、主治医にご相談のうえで進めていただくようお願いしています。
Q. 精神科・心療内科に通院中ですが、問題ありませんか?
問題ありません。精神科・心療内科の治療を受けておられる方もお越しになっています。初回のカウンセリングで、通院中の医療機関・服用中のお薬・ストレス状況などをお伺いし、医療機関の治療と矛盾しないよう丁寧に進めます。
Q. どのくらいの頻度で通えばよいですか?
お身体の状態や症状の波によって適切なペースは異なるため、初回にお身体を確認させていただいたうえでご提案しています。頭蓋骨の状態や緊張の深さ、日常生活でのストレス負荷などを総合的に見て、無理なく続けやすいペースを一緒に見つけていきます。
Q. 施術後にすぐ眠くなることがあると聞きました。運転は大丈夫ですか?
副交感神経が働きはじめることで、施術後にゆるやかな眠気を感じる方はいらっしゃいます。お車でお越しの方には、予約時間の調整やご自宅までの無理のない運転をお願いしています。気になる場合は、公共交通機関のご利用や、ご家族の送迎もご検討ください。
関連ページ
- 自律神経の乱れ全般について → 自律神経の乱れ|福山駅前の専門整体院がわかりやすく解説
- 「疲れてるのに眠れない」詳細 → 疲れてるのに眠れない原因は自律神経!?|不眠解消の方法も併せて解説
- 食いしばりを伴う不眠 → 顎関節症と自律神経
- 胃の不調を伴う不眠 → 過敏性腸症候群(IBS)と自律神経
- ご自身の状態を確認したい方 → 自律神経の乱れチェックシート
- 施術内容について → 施術方法
- 医師勉強会について → 医師勉強会の実績
※ 本ページの情報は自律神経・身体ケアの観点からの一般的な参考情報であり、医学的な診断・治療を代替するものではありません。不眠・睡眠障害については、必ず睡眠外来・心療内科・内科等の医療機関でご相談ください。